همه چیز درباره آبله میمونی
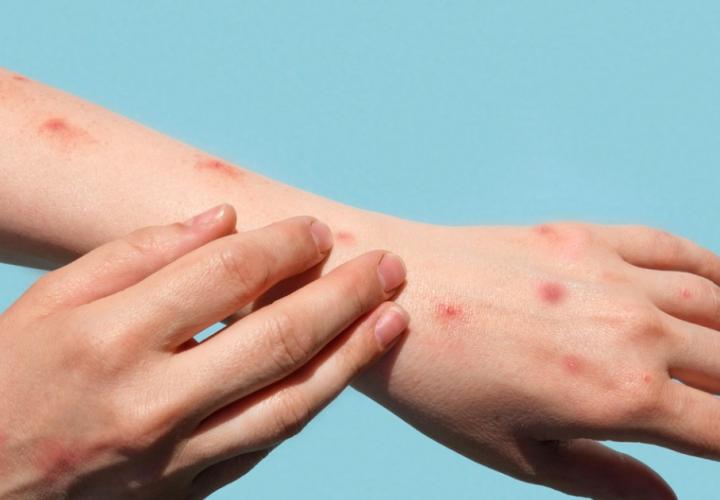
آبله میمونی یک بیماری ویروسی نادر است که در مناطق مختلف آفریقا شیوع دارد و به تازگی مواردی از آن در خارج از این مناطق نیز گزارش شده است. این بیماری که از ویروس آبله میمونی (Monkeypox virus) ناشی میشود، علائمی مشابه با آبله ولی با شدت کمتر دارد. در این مقاله به بررسی جامع تاریخچه، علائم، راههای انتقال، تشخیص، درمان و پیشگیری از آبله میمونی پرداخته خواهد شد.
مقدمه:
آبله میمونی برای اولین بار در سال 1958 در میان میمونهای آزمایشگاهی کشف شد، و اولین مورد انسانی آن در سال 1970 در جمهوری دموکراتیک کنگو شناسایی شد. این بیماری عمدتاً در مناطق جنگلی و گرمسیری آفریقا شیوع دارد، اما مواردی از آن در مناطق دیگر جهان نیز گزارش شده است.
ویروس شناسی:
ویروس آبله میمونی به جنس Orthopoxvirus و خانواده Poxviridae تعلق دارد و از نظر ساختاری به ویروس آبله شباهت دارد. این ویروس دارای ژنوم DNA دو رشتهای است و به دلیل ساختار پیچیدهای که دارد، توانایی بقای طولانیمدت در محیط دارد.

راههای انتقال بیماری:
بیماری آبله میمونی از طریق تماس مستقیم با خون، مایعات بدن، یا ضایعات پوستی حیوانات آلوده (مانند میمونها و جوندگان) به انسان منتقل میشود. همچنین، انتقال انسان به انسان نیز از طریق قطرات تنفسی یا تماس با ضایعات پوستی آلوده ممکن است.
علائم بالینی:
دوره نهفتگی آبله میمونی معمولاً بین 5 تا 21 روز است. علائم اولیه شامل تب، سردرد، درد عضلانی، و خستگی است. پس از این علائم اولیه، ضایعات پوستی به صورت پاپولها و وزیکولها در نقاط مختلف بدن ظاهر میشوند که به تدریج تبدیل به دلمههای زخمدار میشوند. این علائم به طور معمول بین 2 تا 4 هفته ادامه دارند.
تشخیص آبله میمونی:
تشخیص آبله میمونی از طریق آزمایشهای مولکولی (مانند PCR) و همچنین کشت ویروس از نمونههای ضایعات پوستی انجام میشود. تشخیص صحیح این بیماری به دلیل شباهت آن با سایر بیماریهای پوستی ویروسی از اهمیت ویژهای برخوردار است.
درمان آبله میمونی:
درمان خاصی برای آبله میمونی وجود ندارد، اما مدیریت علائم و مراقبتهای حمایتی میتواند به بهبود بیمار کمک کند. در برخی موارد، استفاده از داروهای ضدویروسی به تشخیص پزشک معالج پیشنهاد میشود.
پیشگیری از آبله میمونی:
پیشگیری از آبله میمونی شامل اجتناب از تماس با حیوانات آلوده و همچنین رعایت بهداشت فردی در مناطقی که این بیماری شایع است، میباشد. واکسن آبله نیز میتواند به عنوان یک ابزار پیشگیرانه موثر در برابر آبله میمونی مورد استفاده قرار گیرد.
افرادی که بیشتر در معرض ابتلا به آبله میمونی قرار دارند عبارتند از:
- افرادی که در مناطق آندمیک زندگی میکنند یا به این مناطق سفر میکنند: مناطق جنگلی و روستایی غرب و مرکز آفریقا، به ویژه مناطقی که بیماری به طور طبیعی در آنها شیوع دارد، بالاترین خطر را دارند.
- افرادی که با حیوانات وحشی تماس دارند: افرادی که با حیوانات وحشی مانند میمونها، جوندگان، یا سایر پستانداران در تماس هستند، به ویژه در مناطقی که این حیوانات ممکن است آلوده باشند، بیشتر در معرض خطر قرار دارند. این شامل شکارچیان، کارگران جنگل، و افرادی است که به دلیل شغل خود با حیوانات وحشی سر و کار دارند.
- کارکنان بهداشتی: به دلیل تماس نزدیک با بیماران، به ویژه اگر تجهیزات حفاظتی شخصی به درستی استفاده نشود، کارکنان بهداشتی در معرض خطر بیشتری هستند.
- افراد با سیستم ایمنی ضعیف: افرادی که سیستم ایمنی ضعیفتری دارند، مانند بیماران مبتلا به HIV، افرادی که تحت درمانهای سرکوبکننده ایمنی هستند، یا افراد مسن، ممکن است در صورت ابتلا به آبله میمونی علائم شدیدتری تجربه کنند.
- افرادی که با بیماران آلوده در تماس نزدیک هستند: این شامل اعضای خانواده یا افرادی که در همان خانه زندگی میکنند، به ویژه اگر ضایعات پوستی بیمار را لمس کنند یا با مایعات بدن وی در تماس باشند.
- افراد واکسینه نشده علیه آبله: واکسن آبله محافظتی نسبی در برابر آبله میمونی ایجاد میکند. از آنجا که برنامه واکسیناسیون جهانی آبله در دهه 1980 متوقف شد، بسیاری از افراد جوانتر (زاده شده بعد از این زمان) واکسینه نشدهاند و در نتیجه در معرض خطر بیشتری قرار دارند.
نتیجهگیری:
با توجه به افزایش موارد آبله میمونی در خارج از مناطق آندمیک، نیاز به تحقیقات بیشتر در زمینه واکسنها و درمانهای موثر برای این بیماری وجود دارد. همچنین، باید بهبود سیستمهای نظارت و کنترل بیماریها برای جلوگیری از شیوع بیشتر این ویروس در نظر گرفته شود.
آبله میمونی یک بیماری ویروسی نادر است که میتواند به سرعت در جوامع گسترش یابد. تشخیص سریع، مراقبتهای حمایتی مناسب و اقدامات پیشگیرانه میتواند به کاهش شیوع این بیماری کمک کند.
منابع:
- Sklenovská, N., & Van Ranst, M. (2018). Emergence of Monkeypox as the Most Important Orthopoxvirus Infection in Humans. Frontiers in Public Health, 6, 241.
- McCollum, A. M., & Damon, I. K. (2014). Human monkeypox. Clinical Infectious Diseases, 58(2), 260-267.
- Bunge, E. M., Hoet, B., Chen, L., Lienert, F., Weidenthaler, H., Baer, L. R., & Steffen, R. (2022). The changing epidemiology of human monkeypox—A potential threat? A systematic review. PLOS Neglected Tropical Diseases, 16(2), e0010141.
- Di Giulio, D. B., & Eckburg, P. B. (2004). Human monkeypox: an emerging zoonosis. The Lancet Infectious Diseases, 4(1), 15-25.
